【骨鬆Q&A 009】臨床醫師應如何評估個體患者的骨折風險?
根據葡萄牙風濕病學會(the Portuguese Society of Rheumatology,SPR)在2018年的建議。(Rodrigues AM 2018 )
|
建議2. 葡萄牙人的骨折風險評估應優先使用FRAX®算法,並為葡萄牙人群進行驗證。 |
FRAX®已經為葡萄牙人口建立專頁,並得到國際認可 - FRAX®Port https://www.shef.ac.uk/FRAX/tool.jsp?lang=pt)。
最近一項大規模的人群研究表明,該工具對葡萄牙人群隨後發生脆性骨折具有很高的有效性和預測價值 (Marques A 2016, Marques A 2017)。
評估FRAX®中包含的臨床危險因素時,應嚴格遵守該工具提供的定義,並在其網站上提供 (Kanis JA 2011)。適用於40歲至90歲一般未接受治療的骨質疏鬆症患者。
FRAX®有幾個局限性,應該考慮在個別病例中進行臨床決策。
其中,我們強調FRAX®:
- 不考慮跌落事件作為臨床危險因素;
- 不考慮椎骨骨密度;
- 不考慮臨床危險因素(例如:糖皮質激素劑量和持續時間,以前的骨折數量)和骨折的劑量依賴性和時間暴露關係 (Kanis JA 2011)。
另外,FRAX®在骨折高風險患者,如慢性腎病患者 (Jamal SA 2014),糖尿病(Majumdar SR 2016),癌症,精神障礙和相關藥物 (Bolton JM 2017)等一些亞組患者中的差異值是有限的。
但是Qaseem 在2018年在美國醫師學會(ACP)提出的臨床指南(Guideline)提出最新建議共六條 (Qaseem A 2017)。ACP指南建議避免使用FRAX,並指出當FRAX評分用於治療決策時,沒有證據顯示隨機對照試驗,證明可以減少骨折的益處。
這個論點意味著治療對骨折風險的有益作用,僅限於骨質疏鬆症患者。
無論聲明的真實性如何,該論點都假定FRAX評分高或無BMD無法確定骨礦物質密度低的個體 - 這種假設多年來被證明是無根據的 (Johansson H 2012, Kanis JA 2012, Leslie WD 2012)。
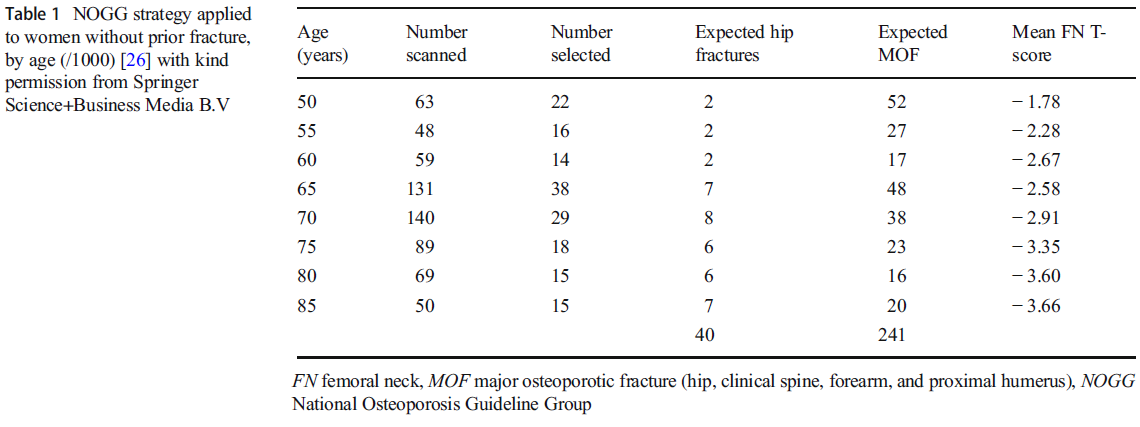
國家骨質疏鬆症指南組(NOGG)在英國使用的指南的應用範例,顯示確定了低BMD婦女的病例發現策略(使用年齡特異性干預閾值age-specific intervention thresholds)。
此外,『這些藥物僅作用於BMD驗證的骨質疏鬆症』的結論是有缺陷的,這是由亞組分析推動的(subgroup analyses),其中大部分是事後分析(post hoc)(McCloskey E 2016)。
事實上,在統計學上更合適的相關問題為:
治療效果與基線BMD之間是否存在相互作用?
is there an interaction between the effect of treatment and baseline BMD?
所有針對椎體骨折檢查結果的研究,均未顯示在治療期間基線BMD降低的影響。
小魏醫師總結,ACP的忽略FRAX,反而引發個個團體更加強調及重視FRAX的篩檢及診斷重要性。現行最佳的作法,是先由FRAX篩檢可疑病患的骨折風險,若是接近治療閥值,再檢測DXA得到BMD值,再決定治療與否。再看下一篇,【FRAX 作為治療決策的重要性】,增加臨床決策的正確性。
【參考資料】
- Bolton JM, M. S., Majumdar SR, (2017). "Association of Mental Disorders and Related Medication Use With Risk for Major Osteoporotic Fractures." JAMA Psychiatry 74(6): 641-648.
- Jamal SA, W. S., Nickolas TL, (2014). "The clinical utility of FRAX to discriminate fracture status in men and women with chronic kidney disease." Osteoporos Int 25 (1): 71-76.
- Johansson H, K. J., Oden A, Compston J, McCloskey E, (2012). "A comparison of case-finding strategies in the UK for the management of hip fractures." Osteoporos Int 23: 907–915.
- Kanis JA, H. D., Cooper C, (2011). "Interpretation and use of FRAX in clinical practice." Osteoporos Int 22(9): 2395-2411.
- Kanis JA, M. E., Johansson H, Oden A, Leslie WD, (2012). "FRAXs with and without BMD." Calcif Tissue Int 90: 1–13.
- Leslie WD, M. S., Lix L, Johansson H, McCloskey EV, Kanis JA, (2012). "High fracture probability with FRAX usually indicates densitometric osteoporosis: implications for clinical practice." Osteoporos Int 23: 391–397.
- Majumdar SR, L. W., Lix LM, (2016). "Longer Duration of Diabetes Strongly Impacts Fracture Risk Assessment: The Manitoba BMD Cohort." J Clin Endocrinol Metab 101(11): 4489-4496.
- Marques A, L. O., Ortsater G, Borgstrom F, Kanis JA, da Silva JA, (2016). "Cost-Effectiveness of Intervention Thresholds for the Treatment of Osteoporosis Based on FRAX((R)) in Portugal." Calcif Tissue Int 99(2): 131-141.
- Marques A, L. R., Simoes E, Verstappen SMM, Jacobs JWG, da Silva JAP, (2017). "Do we need bone mineral density to estimate osteoporotic fracture risk? A 10-year prospective multicentre validation study." RMD Open 3(2): e000509.
- McCloskey E (2016). "A BMD threshold for treatment efficacy in osteoporosis? A need to consider the whole evidence base." Osteoporos Int 27: 417–419.
- Qaseem A, F. M., McLean RM, Denberg TD, (2017). "Clinical Guidelines Committee of the American College of P. Treatment of Low Bone Density or Osteoporosis to Prevent Fractures in Men and Women: A Clinical Practice Guideline From the American College of Physicians." Ann Intern Med 166(11): 818-839.
- Rodrigues AM, Canhão H, Marques A, Ambrósio C, Borges J, (2018 ). "Portuguese recommendations for the prevention, diagnosis and management of primary osteoporosis - 2018 update." Acta Reumatol Port 43(1): 10-31.