【骨鬆Q&A 035】ACLASTA® AE(ONJ,下頜骨壞死)
【骨鬆Q&A 035】Aclasta® AE(ONJ,下頜骨壞死)
Aclasta® AE重要副作用有【注射後症狀】、【腎功能影響】、【下頜骨壞死】、【非典型骨折】及【心房顫動】等。
這裡討論雙磷酸鹽類(BP)治療骨鬆藥物令人頭痛的問題【下頜骨壞死】,衛服部甚至將責任完全推給骨鬆醫師及牙醫師,不可不慎啊 !!

【下頜骨壞死】
ONJ於2003年首次報導在接觸BP的患者中
定義與BP相關的ONJ的三個要素包括:
- 頜面部暴露和壞死骨的存在,在8週內不癒合
- 當前或過去接觸BP
- 先前放射治療在顱面部區域的負面病史
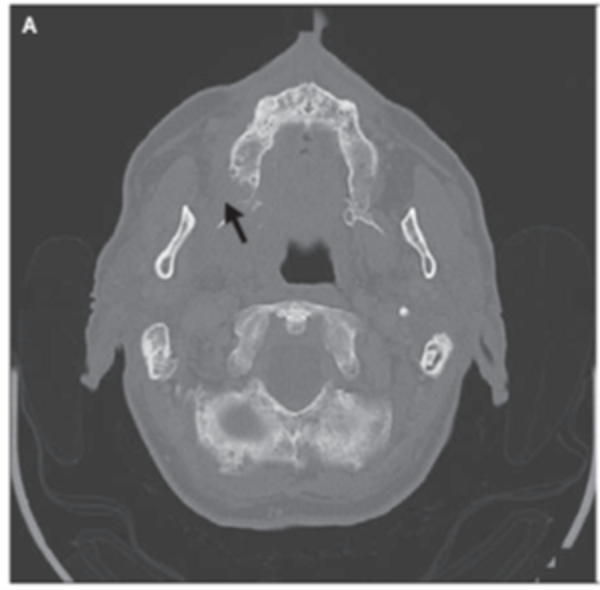
發生ONJ的風險與治療持續時間和累積劑量成正比,並且還受到所用BP的給藥途徑和效力的影響。
ONJ在骨鬆患者發生率屬罕見。發生風險約為每10萬個Patient-Treatment Years發生一例。
在Aclasta® 治療骨鬆及佩吉特氏症的臨床試驗中,使用Aclasta®並不會增加ONJ風險。
目前多數通報的ONJ案例為癌症病患,通常免疫力不佳且合併有許多危險因子。
《ONJ在骨質疏鬆症治療中很罕見》 (Silverman SL 2009)
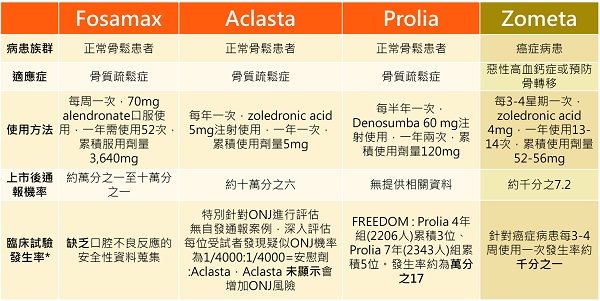
骨鬆患者使用雙磷酸鹽通報有ONJ的案例約為1萬分之一到十萬分之一,生物製劑通報案例約為萬分之17,癌症用藥則因為劑量和使用頻率遠大於骨鬆治療藥物,故發生率遠高於骨鬆治療藥物。

ONJ本來就有許多危險因子,包含癌症、化療、長期使用類固醇、侵入性牙科手術,病人口腔衛生不佳等等,即使從未使用過雙磷酸鹽類的病人也有可能發生ONJ (Khosla S 2007)。
- 靜脈輸注bisphosphonate類藥品
- 癌症和抗癌症治療
- 拔牙、口腔骨骼手術、牙科矯正器安裝不良、口腔內創傷
- 治療的持續時間
- 醣質類固醇
- 同時罹患的疾病(惡性腫瘤)
- 酗酒和/或長期吸煙
- 現有的牙齒或牙周疾病
ESCEO工作組承認ONJ數據的流行病學數據應謹慎解釋,因為許多報告未被裁定,並且正確分類病例所需的信息(例如病史,伴隨藥物,暴露持續時間等)基本上無法獲得 (Rizzoli R 2008)。
需要進一步的ONJ前瞻性臨床試驗數據,以獲得更準確的ONJ風險評估。
在回顧性研究中,ONJ發病率差異很大(Bamias A 2005, Felsenberg D 2006, Hoff AO 2008 )。
腫瘤學與骨質疏鬆症患者的ONJ頻率不同 (Khosla S 2007, Rizzoli R 2008)。
《第一個case-controlled study》
2008年,作者研究了714,217名骨質疏鬆症或癌症患者的醫療索賠數據,以確定三種結果的診斷代碼或程序代碼:頜骨的炎症狀況,包括骨壞死; 主要的頜骨手術需要壞死或炎症適應症; 和頜骨手術需要惡性過程。 作者計算了分層比值比和95%置信區間。 (Cartsos VM 2008 )

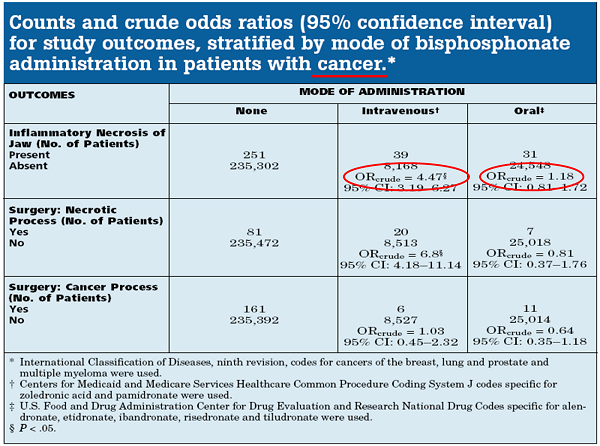
雖然作者分析出了IV BP患者的頜骨炎症狀況和外科手術風險增加,但他們沒有發現口服BP患者的這些增加。
《第一次前瞻性研究》
在HORIZON試驗中,對ZOL絕經後骨質疏鬆症發展計劃中的頜面部不良事件進行了徹底和獨立的審查,以進一步闡明頜面部不良事件與藥物治療的任何關聯(Grbic JT 2008)。
用於該數據審查的ONJ的定義是
『exposed bone with delayed healing despite 6 weeks of appropriate medical care暴露的骨骼,儘管有6週的適當醫療護理,但仍延遲癒合。』
根據評審委員會的標準,268個案件被確定為「可能」事件,但只有兩個被認定為ONJ。兩個病例均採用抗生素治療。
這是有史以來第一次在一項前瞻性研究中證明,ONJ沒有在雙磷酸鹽治療骨鬆的情況下。

在Aclasta®的臨床試驗中, 共14000病患, 僅在study 2301 中發現, 在研究解盲後發Aclasta®與安慰劑組都各有一位『疑似ONJ』 無統計上顯著意義, 其他臨床試驗中並無通報案例。
2011年美國牙科guideline指出,骨鬆新發展的藥物中,只要是抑制破骨細胞的抗骨吸收藥品,都已經發現ONJ案例的通報,故也已經把BRONJ拿掉,改為ARONJ (Silverman SL 2009)。

下巴頜骨壞死(ONJ):在惡性腫瘤(骨轉移,惡性高鈣血症等)的治療中,雙膦酸鹽治療劑量比骨質疏鬆症治療的劑量高幾十倍,與骨壞死風險增加(高達1%)有關。
實際上,已經發現它是一種骨髓炎,幾乎總是與放線菌(Actinomyces)感染有關。
據報導,對於骨質疏鬆症治療的患者,雙磷酸鹽治療的這種不良反應的頻率較低,並且在涉及骨暴露的口腔侵入性手術後風險增加(小魏醫師記得七成以上與拔牙有關)。
學者普遍認為,管理ONJ的最佳方式是預防。
- 基本上是基於風險因素控制。在開始用於骨質疏鬆症的雙磷酸鹽治療的患者中,在開始治療之前不需要牙科檢查牙齒。
- 應鼓勵患者保持常規口腔衛生,類似於一般人群,特別是口腔衛生不足時。
- 如果需要侵入性牙科手術,可以延遲治療直至解決牙科問題。
- 或者,可以在治療的前6個月內進行手術。
- 在用雙磷酸鹽治療骨質疏鬆症不到3年,並且沒有個體危險因素(糖尿病、免疫抑制、類固醇、香煙、酒精)治療的受試者中,與侵入性手術相關的ONJ的風險極低,並且不需要特定的措施或預防措施。
根據流行病學數據,牙醫拒絕進行牙科手術,即使是在侵入性(牙科拔牙),或在沒有其他記錄的風險因素的情況下,將雙磷酸鹽治療和牙科手術視為相互排斥的情況下,似乎也不合理。在某些情況下,不執行該程序可能是ONJ本身的風險因素。
在用雙磷酸鹽治療超過3年(符合率> 80%)的受試者中,建議採用與一般人群相同的方式進行常規的專業口腔衛生。
拔牙
如果需要進行口腔外科手術(拔牙),許多指南建議停用雙磷酸鹽3個月,並在手術傷口癒合後重新開始治療。但是,考慮到雙磷酸鹽停藥後的持續作用,沒有證據表明這可以真正降低ONJ的風險。
最近,一些作者提出在拔牙後暫時停止治療,直到拔牙部位的粘膜癒合。治療的長期中斷應由牙醫和已經開具雙磷酸鹽治療的骨鬆醫生討論。
在侵入性牙科手術(牙科拔牙)的情況下,特別是如果存在個體危險因素(糖尿病、免疫抑制、類固醇、香煙、酒精),在手術前足夠的抗生素預防(amoxicillin + metronidazole,開始2至5天)並繼續直到粘膜癒合為止。
植牙
在雙磷酸鹽治療期間,牙科植入手術沒有禁忌症。
文獻報導僅有12例ONJ與植入手術相關,估計植入失敗的風險為0.88%。
然而,植體手術的潛在併發症,植體周圍炎可以在雙磷酸鹽治療本身期間增加ONJ的風險。因此,患者必須遵守嚴格的口腔衛生計劃。
最近,意大利頜面外科學會(SICMF)和意大利口腔疾病與醫學學會(SIPMO)發布了關於ONJ與雙磷酸鹽相關的ONJ用於癌症和骨質疏鬆症的聯合文件(Bedogni A 2013)。
指出,許多建議來自國際文獻和可能採用的指南具有相對較低的證據水平,但基於專家意見的推薦力度相對較好。
美國骨礦物和研究學會(ASBMR)和美國牙科協會(ADA)的工作組為ONJ的診斷,預防和管理提供了建議:
在開始骨質疏鬆症的BP治療之前,患者不必進行牙科評估或完成任何牙科治療。然而,儘管缺乏支持該策略的證據,已建議將其作為腫瘤患者的預防措施。所有患者應定期看牙醫,保持良好的口腔衛生,如果他們出現ONJ症狀,如口腔疼痛或腫脹,軟組織潰瘍,感覺異常或牙齒鬆動,請尋求牙科建議。
小魏醫師總結,ONJ在使用雙磷酸鹽類治療骨鬆治療患者發生率屬罕見。發生風險約為每10萬個發生一例。發生ONJ的風險與治療持續時間和累積劑量成正比,並且還受到所用BP的給藥途徑和效力的影響。拔牙似乎是個誘發因子。建議注意事項 : 考量病患是否須植牙或事先照會牙科醫師,避免於口腔手術三週內施打BP、教育患者注意口腔衛生、視需要於口腔手術前後給予抗生素預防。
【參考資料】
- Bamias A, K. E., Bamia C, (2005). "Osteonecrosis of the jaw in cancer after treatment with bisphosphonates: incidence and risk factors." J Clin Oncol 23: 8580–8587.
- Bedogni A, C. G., Fusco V, Agrillo A, (2013). "Raccomandazioni clinico-terapeutiche su osteonecrosi dei mascellari associata a bisfosfonati e sua prevenzione." Padova : CLEUP.
- Cartsos VM, Z. S., Zavras AI, (2008 ). "Bisphosphonate use and the risk of adverse jaw outcomes: a medical claims study of 714,217 people." J Am Dent Assoc 139(1): 23-30.
- Felsenberg D, H. B., Amling M, (2006). "Onkologie: Kiefernekrosen nach hoch dosierter Bisphosphonattherapie." Deutsches Ärzteblatt 103(46): A-3078–3080.
- Grbic JT, L. R., Lin SQ, (2008). "Incidence of osteonecrosis of the jaw in women with postmenopausal osteoporosis in the health outcomes and reduced incidence with zoledronic acid once yearly pivotal fracture trial." J Am Dent Assoc 139(1): 32–40.
- Hoff AO, T. B., Altundag K, (2008 ). "The frequency and risk factors associated with osteonecrosis of the jaw in cancer patients treated with intravenous bisphosphonates." J Bone Miner Res.
- Khosla S, B. D., Cauley J, (2007). "Bisphosphonate-associated osteonecrosis of the jaw: report of a task force of the American Society for Bone and Mineral Research." J Bone Miner Res 22: 1479–1491.
- Rizzoli R, B. N., Cahall D, (2008). "Osteonecrosis of the jaw and bisphosphonate treatment for osteoporosis." Bone 42(5): 841–847.
- Silverman SL (2009). "Osteonecrosis of the Jaw and the Role of Bisphosphonates: A Critical Review, ." The American Journal of Medicine 122(2A): S33-45.